COMMENT ÉVALUER L’ÉQUILIBRE GLYCÉMIQUE CHEZ LE PATIENT CIRRHOTIQUE ?
Jean-Michel PETIT*, Jérôme BOURSIER**, *Service de diabétologie et endocrinologie, CHU du Bocage, Dijon, **Service d’hépato-gastroentérologie et oncologie digestive, CHU d’Angers ; Laboratoire HIFIH, SFR ICAT 4208, université d’Angers
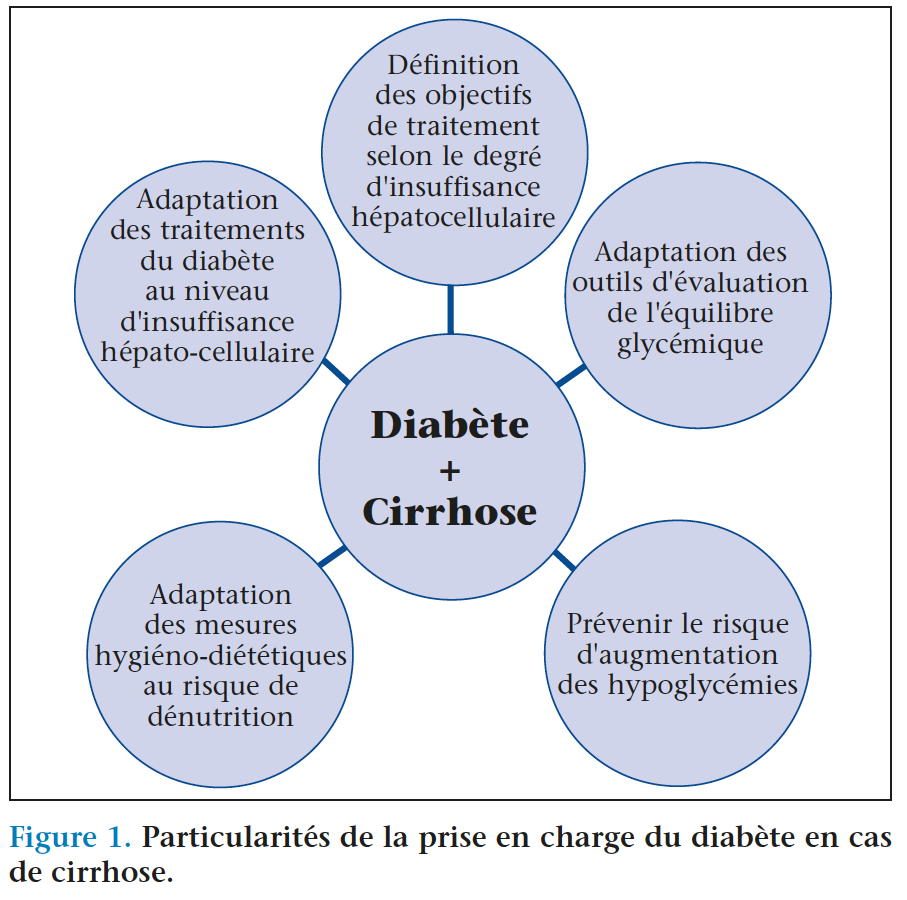
Le diabète sucré est une comorbidité fréquente chez les patients atteints de cirrhose. La prise en charge de ce diabète présente un certain nombre de particularités du fait des contre-indications médicamenteuses liées à l’insuffisance hépatocellulaire, mais également de la dénutrition, et de perturbations rendant certains paramètres biologiques comme l’HbA1c moins fiables (figure 1). La présence de cette association cirrhose-diabète peut rendre plus délicate l’évaluation de l’équilibre glycémique.
Fréquence, facteurs de risque et pronostic de l’association diabète et cirrhose
La plupart des études rapportent une prévalence de 20 à 40 % du diabète chez les patients cirrhotiques, avec parfois des variations selon l’étiologie ou la sévérité de la cirrhose(1). On peut distinguer le diabète de type 2 associé à la cirrhose et le diabète hépatogène qui est secondaire à l’atteinte hépatique. La durée d’évolution de la maladie diabétique par rapport à la maladie de foie et l’existence ou l’absence des facteurs de risques habituels de diabète peuvent permettre de caractériser ces deux types de diabète. Malgré un rôle diabétogène du virus de l’hépatite C, il ne semble pas que les cirrhoses post-hépatite C soient plus souvent associées au diabète que les cirrhoses alcooliques. À l’inverse, dans le cas des cirrhoses métaboliques, le risque de diabète sucré est doublé par rapport aux cirrhoses d’autre étiologie avec environ 60 % de patients diabétiques(2).
La cirrhose est une pathologie grave dont la mortalité à 2 ans peut atteindre 50 % en cas de cirrhose décompensée. La présence d’un diabète va avoir un impact défavorable sur le pronostic de ces patients(1,3). Ainsi, l’équipe de Bologne a montré que le diabète multiplie par deux la mortalité en cas de cirrhose(3). La mortalité cardiovasculaire ne semble pas différente entre les patients cirrhotiques diabétiques et non diabétiques, alors que la mortalité liée aux complications de l’hépatopathie est très significativement majorée en cas de diabète(3). En dehors des cirrhoses métaboliques, les patients cirrhotiques sont à moindre risque vasculaire, même en présence d’un diabète. La faible prévalence d’infarctus myocardique ou d’AVC retrouvée chez les patients cirrhotiques et diabétiques pourrait être liée à une courte durée d’évolution du diabète et à certains facteurs protecteurs comme une tension artérielle diminuée ou un taux de LDL cholestérol abaissé. À l’inverse, l’impact du diabète sur le pronostic de la cirrhose est plus péjoratif avec une augmentation du risque de mortalité par défaillance hépatique, et des risques de transplantation et de péritonite bactérienne. De plus, le diabète est associé à un risque 2 à 3 fois plus élevé de carcinome hépatocellulaire en cas de cirrhose(1,4). Ces données suggèrent donc qu’en cas de cirrhose, le diabète est plus un facteur de mauvais pronostic concernant les risques de complications hépatiques que ceux des complications cardiovasculaires.
Il paraît donc légitime dans ce contexte que le traitement antidiabétique des patients cirrhotiques soit réalisé en privilégiant le pronostic hépatique plutôt que celui des complications macro ou microvasculaires habituelles du diabète. Ce raisonnement semble moins adapté aux cirrhoses métaboliques où le risque cardiovasculaire reste élevé.
Objectifs de traitement et évaluation de l’équilibre glycémique
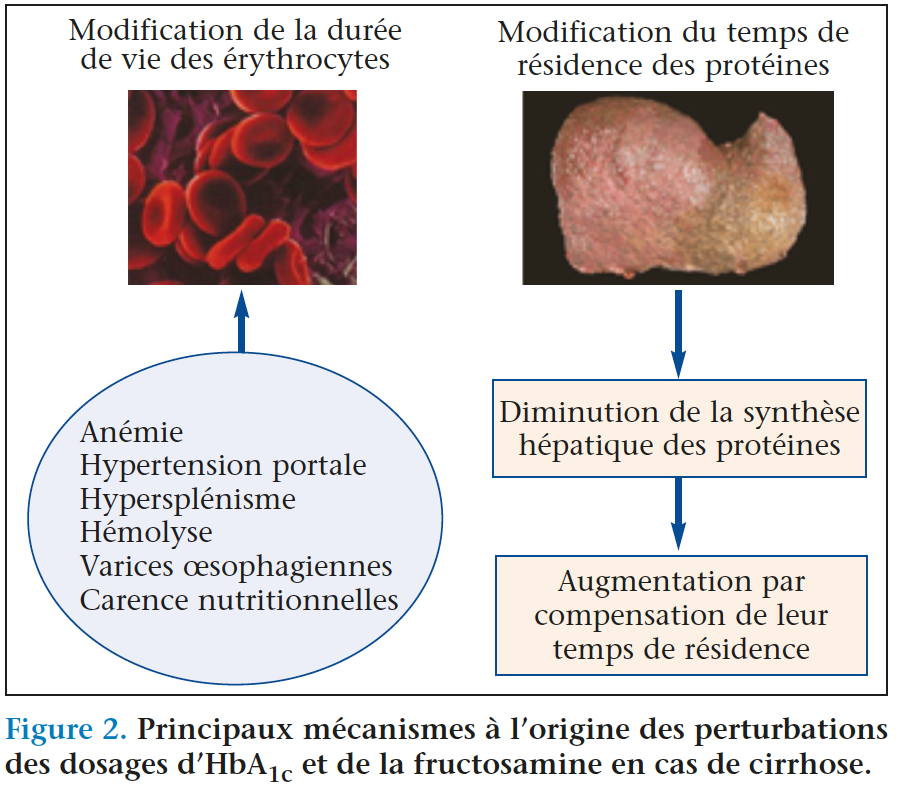
Le traitement du diabète des patients cirrhotiques reste complexe et nous ne disposons pas d’études permettant de connaître le bénéfice d’un bon contrôle glycémique sur le pronostic de ces patients. Il semble donc logique d’adapter nos objectifs de traitement hypoglycémiants en fonction de la sévérité de l’atteinte hépatique et de la fragilité de ces patients(1). En effet, un patient présentant une cirrhose alcoolique avec ascite présente un risque de mortalité à 5 ans évalué à 59 % ; en cas d’antécédent d’encéphalopathie, ce risque monte à 85 %(5). Il serait déraisonnable dans cette situation de rechercher un très bon équilibre glycémique alors que le risque iatrogène et notamment par hypoglycémie serait très important. À l’opposé, une cirrhose CHILD A, avec éradication de la maladie causale, garde un très bon pronostic avec plus de 83 % de survie à 5 ans(5). Dans ce cas, la recherche d’un bon équilibre glycémique semble plus justifiée(1). Toutefois une des difficultés concerne les paramètres utilisés pour évaluer l’équilibre glycémique des patients cirrhotiques. L’HbA1c et la fructosamine perdent beaucoup de fiabilité pour évaluer l’équilibre glycémique des patients cirrhotiques. Alors que la cirrhose n’est habituellement pas considérée comme un état pathologique pouvant justifier de ne pas utiliser l’HbA1c pour évaluer l’équilibre glycémique, une étude rétrospective identifie la cirrhose comme la principale cause d’HbA1c anormalement basse(6). Dans cette étude, 58 % des valeurs d’HbA1c en dessous des normes inférieures du laboratoire étaient liées à la présence d’une cirrhose hépatique. De même, il a été observé que 40 % des patients avec une cirrhose avaient une HbA1c en dessous des normes de référence de la personne non diabétique(7). Du fait de l’anémie, de l’hypertension portale et des carences nutritionnelles, la cirrhose s’accompagne d’une modification de la durée de vie des globules rouges avec un excès de formes jeunes. Cela se traduit par une HbA1c faussement basse, ce qui conduit à surestimer l’idée d’un bon équilibre glycémique (figure 2). À l’inverse, la fructosamine est anormalement élevée chez le patient cirrhotique du fait d’un temps de résidence des protéines plasmatiques augmenté pour compenser le défaut de synthèse hépatique lié à l’insuffisance hépatocellulaire. Cette augmentation du temps de résidence plasmatique augmente le temps de glycation des protéines plasmatiques et produit donc une fructosamine faussement élevée chez le patient cirrhotique (figure 2)(7). Ainsi, la fructosamine ne semble pas une alternative fiable en cas d’impossibilité d’utiliser l’HbA1c chez le sujet diabétique porteur d’une cirrhose.
La mesure du glucose en continu (CGM), utilisée chez des patients cirrhotiques avec et sans diabète et chez des sujets diabétiques non cirrhotiques, a permis de montrer que la performance de l’HbA1c comme évaluation de mesure moyenne du glucose est altérée en fonction du degré de dysfonction hépatique(8). Dans une autre étude, l’utilisation du CGM a également permis de montrer que le taux d’HbA1c était significativement plus bas chez les patients avec une cirrhose CHILD B ou C que chez les sujets non cirrhotiques, alors que la moyenne du glucose évaluée par mesure continue était significativement plus élevée chez ces mêmes sujets cirrhotiques CHILD B/C(9). Ces études confirment bien la moindre fiabilité de l’HbA1c comme marqueur de l’équilibre glycémique chez les patients diabétiques ayant une cirrhose avec une fonction hépatique altérée.
Les études par CGM ont également montré la fréquence importante des hypoglycémies nocturnes des patients diabétiques atteints de cirrhose, avec plus d’un tiers de ces patients présentant des hypoglycémies nocturnes quand l’HbA1c était inférieure à 7 %(9). Ce risque accru d’hypoglycémie est en partie lié à la réduction du contenu hépatique en glycogène(1). Par stimulation de la néoglucogenèse, ces périodes d’hypoglycémies nocturnes majorent la dénutrition déjà très fréquente chez le sujet cirrhotique.
L’ensemble de ces données ont amené des experts diabétologues et hépatologues français à proposer les recommandations suivantes pour évaluer l’équilibre glycémique des patients diabétiques porteurs d’une cirrhose(1) :
1. L’HbA1c doit être utilisée avec précaution pour l’évaluation de l’équilibre glycémique des patients diabétiques avec cirrhose.
2. L’HbA1c n’est pas un indicateur fiable de l’équilibre glycémique des patients cirrhotiques avec une fonction hépatique altérée et/ou une anémie.
3. La fructosamine n’est pas un indicateur fiable de l’équilibre glycémique des patients cirrhotiques avec hypoalbuminémie.
4. Le recours à l’autocontrôle glycémique apparaît être une bonne alternative pour évaluer l’équilibre glycémique chez le patient cirrhotique et diabétique avec une fonction hépatique modérément ou sévèrement altérée.
5. L’utilisation de la mesure du glucose en continu permet de détecter les hypoglycémies, notamment nocturnes, des patients cirrhotiques et particulièrement en cas de traitement par insuline, glinide ou sulfamide.
6. Pour les patients cirrhotiques avec fonction hépatique préservée, les objectifs de traitement sont similaires aux recommandations actuelles sur les objectifs de traitement du diabète de type 2.
7. Pour les patients cirrhotiques avec fonction hépatique altérée, le pronostic est essentiellement lié aux complications hépatiques plutôt qu’aux complications du diabète.
8. Pour les patients cirrhotiques avec fonction hépatique modérément ou sévèrement altérée, les objectifs glycémiques sous insulinothérapie doivent être ajustés pour maintenant une glycémie préprandiale entre 100 et 200 mg/dl (5,5 et 11,0 mmol/l).

Références
1. Boursier J et al. AFEF and SFD. Management of diabetes mellitus in patients with cirrhosis: An overview and joint statement. Diabetes Metab 2021 ; 47 : 101272.
2. Kadayifci A et al. Clinical and pathologic risk factors for atherosclerosis in cirrhosis: a comparison between NASH-related cirrhosis and cirrhosis due to other aetiologies. J Hepatol 2008 ; 49 : 595-9
3. Bianchi G et al. Prognostic significance of diabetes in patients with cirrhosis. Hepatology 1994 ; 20 : 119-25.
4. Veldt BJ et al. Increased risk of hepatocellular carcinoma among patients with hepatitis C cirrhosis and diabetes mellitus. Hepatology 2008 ; 47 : 1856-62.
5. Jepsen P et al. Clinical course of alcoholic liver cirrhosis: a Danish populationbased cohort study. Hepatology 2010 ; 51 : 1675-82.
6. Bulke C et al. Which are the significance of low level of glycated hemoglobin A1c? Ann Biol Clin 2018 ; 76 : 531-6.
7. Lahousen T et al. Determination of glycated hemoglobin in patients with advanced liver disease. World J Gastroenterol 2004 ; 10 : 2284-6.
8. Addepally NS et al. Hemoglobin A1c has suboptimal performance to diagnose and monitor diabetes mellitus in patients with cirrhosis. Dig Dis Sci 2018 ; 63 : 3498-508.
9. Honda F et al. Evaluation of glycemic variability in chronic liver disease patients with type 2 diabetes mellitus using continuous glucose monitoring. PLoS One 2018 ; 13 : e0195028